Bệnh lý võng mạc đái tháo đường là nguyên nhân hàng đầu gây mù ở người lớn tuổi từ 20 – 74 tại Hoa Kỳ, trong đó đáng chú ý bao gồm dân số trong độ tuổi lao động nhưng có thể ngăn chặn được. Với phát hiện sớm, bệnh võng mạc đái tháo đường có thể được điều trị giảm nguy cơ mất thị lực trầm trọng > 90%.
Mục lục
Mục lục
Dịch tễ học
Khoảng 5-6% dân số VN có bệnh đái tháo đường, tương đương với > 5 triệu người. Con số này dự kiến sẽ tăng gấp đôi vào năm 2030. 60% trong số này gặp các biến chứng nguy hiểm và ít nhất 10% sẽ tiến triển bệnh võng mạc đái tháo đường.
Sự phổ biến của bệnh võng mạc đái tháo đường là cao; 20 năm sau khi chẩn đoán, có trên 90% bệnh nhân bị đái tháo đường type 1 và hơn 60% những người đái tháo đường typ 2 sẽ có một số mức độ bệnh võng mạc và 50% trong số đó sẽ dẫn đến mù lòa. Các yếu tố nguy cơ chính cho việc phát triển bệnh võng mạc đái tháo đường là thời gian mắc bệnh và mức độ nghiêm trọng của tăng đường huyết. Yếu tố quan trọng khác bao gồm tăng huyết áp và tăng lipid máu.
Sinh lý bệnh và phân loại
Tăng đường huyết mạn tính gây ra rối loạn chức năng nội mô mạch máu dẫn. Võng mạc sau đó xuất hiện phình vi mạch, xuất huyết, xuất tiết, và xuất hiện các vùng thiếu máu võng mạc (đốm bông-len).
Khi bệnh võng mạc tiến triển, các mạch máu trở nên tổn thương nhiều hơn nữa. Trên lâm sàng, võng mạc có thể có dấu hiệu tổn thương mạch máu bao gồm cườm tĩnh mạch, bất thường vi mạch máu và xuất huyết nặng hơn. Tại thời điểm này, bệnh võng mạc là trầm trọng. Ngay cả ở giai đoạn này, hầu hết các bệnh nhân không có triệu chứng.
Với thiếu máu cục bộ hơn nữa, tạo ra sự hình thành mạch máu mới ở bề mặt bên trong của võng mạc, giai đoạn này, được gọi là tăng sinh bệnh võng mạc đái tháo đường (PDR), Khi những mạch máu mỏng manh chảy máu, xuất huyết thể pha lê gây ra các triệu chứng của “hạt nổi” hoặc, nếu nghiêm trọng, mất thị lực. Theo thời gian, dẫn đến bong võng mạc, có thể gây mất thị lực đáng kể.
Phù hoàng điểm, nguyên nhân hàng đầu gây giảm thị lực ở những bệnh nhân bị đái tháo đường, có thể xảy ra ở bất kỳ giai đoạn nào bệnh võng mạc đái tháo đường. Mạch máu võng mạc bị hư hỏng dẫn đến tăng tính thấm thành mạch, gây ra một sự tích tụ của chất lỏng và / hoặc lipid, lâm sàng rõ với soi đáy mắt trực tiếp. Võng mạc xuất hiện dày lên và có thể chứa dịch tiết cứng màu vàng (lipid). Phù hoàng điểm có thể gây ra các triệu chứng nhìn mờ, hoặc nó có thể không gây triệu chứng gì cả.
Nghiên cứu Landmark
Tại Hoa Kỳ và Canada. Tham gia nghiên cứu có hoặc không có bệnh võng mạc đái tháo đường sớm và được chọn ngẫu nhiên hoặc là kiểm soát đường huyết tích cực (có nghĩa là HbA1C 7,2%) hoặc kiểm soát glucose máu thông thường (nghĩa là HbA1C 9.1%). Nghiên cứu này đã chứng minh rằng việc kiểm soát đường huyết tích cực làm giảm nguy cơ tiến triển của bệnh võng mạc tiểu đường 54%, giảm sự hình thành NPDR nặng 47%, làm giảm nhu cầu phẫu thuật laser bằng 56%, và giảm nguy cơ phù hoàng điểm do tiểu đường 23%.
(UKPDS) khẳng định hiệu quả bảo vệ của kiểm soát đường huyết tích cực ở bệnh nhân bị tiểu đường typ 2 và cũng đánh giá tác động của tăng huyết áp. Điều trị THA bằng thuốc ức chế angiotensin II (captopril) hoặc một β-blocker (atenolol). Nghiên cứu này đã chứng minh rằng bệnh nhân kiểm soát huyết áp chặt chẽ (< 150/85 mmHg) so với những bệnh nhân có huyết áp được kiểm soát ít chặt chẽ hơn (< 180/95 mmHg) đã được tìm thấy có một nguy cơ giảm 37% thay đổi vi mạch máu, giảm nguy cơ 34% trong nhu cầu điều trị laser, và giảm 47% nguy cơ tầm nhìn giảm.
Điều trị sớm Bệnh võng mạc đái tháo đường có giá trị trong quản lý võng mạc đái tháo đường. Đầu tiên, có thể làm giảm nguy cơ mất thị lực trầm trọng xuống dưới 2% ở giai đoạn thích hợp (NPDR nặng hoặc PDR). Thứ hai, điều trị bằng laser (điều trị tổn thương điểm vàng với một laser argon) để giảm mất thị vừa phải 50%. Cuối cùng, aspirin không làm thay đổi mức độ tiến triển của bệnh võng mạc đái tháo đường và không làm tăng nguy cơ xuất huyết thể pha lê.
Hướng dẫn sàng lọc
Các biến chứng mù từ bệnh đái tháo đường có thể được ngăn chặn bởi kiểm soát đường huyết và huyết áp, cũng như bằng cách phát hiện sớm và điều trị kịp thời các bệnh lý võng mạc đái tháo đường với các kỹ thuật phẫu thuật quang.
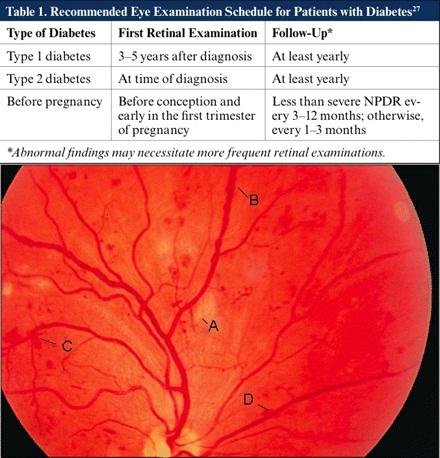
Người lớn và trẻ em > 10 tuổi với bệnh đái tháo đường typ 1 nên có một cuộc kiểm tra ban đầu bởi một bác sĩ nhãn khoa trong vòng 5 năm sau khi khởi phát bệnh đái tháo đường. 20% bệnh nhân đái tháo đường týp 2 có bệnh lý võng mạc ở thời điểm chẩn đoán, cần kiểm tra ban đầu bởi một bác sĩ nhãn khoa tại thời điểm chẩn đoán bệnh đái tháo đường. Tiếp theo nên kiểm tra hàng năm hoặc thường xuyên hơn nếu bệnh võng mạc đang tiến triển. Phụ nữ mang thai bị bệnh đái tháo đường từ trước nên có một cuộc kiểm tra mắt sớm trong ba tháng đầu của thai kỳ vì mang thai vì có thể dẫn đến tiến triển nhanh chóng bệnh võng mạc. Theo dõi tiếp tục trong suốt thời kỳ mang thai và 1 năm sau khi sinh.
Thiếu sót sàng lọc mắt có thể liên quan đến thiếu các chuyên gia về mắt. Sự xuất hiện của hình ảnh võng mạc và công nghệ kỹ thuật số có thể cung cấp một lộ trình phù hợp hơn với các khuyến nghị sàng lọc.
Năm 2004, Hiệp hội Y học từ xa của Mỹ cung cấp hướng dẫn các tiêu chuẩn thực hành lâm sàng, kỹ thuật sàng lọc bệnh võng mạc đái tháo đường và gần đây hơn, kỹ thuật số chụp ảnh võng mạc có thể giúp giải quyết các rào cản để tiếp cận với việc sàng lọc bệnh lý võng mạc. Dựa trên hình ảnh võng mạc có hoặc không có sự giải thích từ xa có thể tạo điều kiện chẩn đoán sớm bệnh võng mạc tiểu đường và điều trị kịp thời, do đó bảo tồn thị lực.
Phương pháp sàng lọc bệnh võng mạc đái tháo đường bao gồm soi đáy mắt trực tiếp và gián tiếp, chụp ảnh đáy mắt và chụp ảnh đơn sắc. Bác sĩ nhãn khoa sàng lọc bệnh võng mạc đái tháo đường bằng cách làm giãn nở đồng tử và soi đáy mắt gián tiếp, trong đó toàn bộ võng mạc được kiểm tra. Đây là phương pháp sàng lọc để chăm sóc mắt là đủ. Tuy nhiên, tỷ lệ ngày càng tăng của bệnh nhân bị bệnh đái tháo đường và phổ biến, vì vậy chăm sóc mắt tại cơ sở có thể khó thực hiện nếu không có chuyên gia về mắt. Hiện nay, một số cộng đồng ở xa các trung tâm chăm sóc nhãn khoa, ở những nơi này, giải thích từ xa hình ảnh dựa trên phim hoặc kỹ thuật số của võng mạc có thể được sử dụng.
Chụp ảnh đáy mắt lập thể là một tiêu chuẩn vàng, nhưng không phải là lý tưởng cho thực hiện rộng rãi. Sự phát triển của chụp ảnh kỹ thuật số võng mạc đã tạo điều kiện nhanh chóng giải thích các hình ảnh đáy mắt, hiện nay, không có tiêu chí chung chấp nhận để phát hiện các bệnh lý võng mạc đái tháo đường sử dụng hình ảnh kỹ thuật số. Tuy nhiên, một số hệ thống đang được nghiên cứu và xác nhận. Hình ảnh võng mạc có thể được thực hiện bằng hình ảnh kỹ thuật số võng mạc (mydriatic) hoặc không có (nonmydriatic) làm giãn nở đồng tử.
Vai trò của các nhà cung cấp chăm sóc ban đầu
Tầm quan trọng của các yếu tố kiểm soát đường huyết và huyết áp trong việc ngăn ngừa và làm chậm sự tiến triển của bệnh võng mạc đái tháo đường đã được kết luận chứng minh trong các thử nghiệm lâm sàng DCCT và UKPDS. Các bác sĩ chăm sóc chính đóng một vai trò quan trọng trong việc tối ưu hóa kiểm soát đường huyết và quản lý các yếu tố nguy cơ khác như tăng huyết áp và tăng lipid máu, trong đó khả năng có thể ảnh hưởng đến sức khoẻ của mắt.
Đề nghị cho kiểm tra bệnh lý võng mạc mắt đái tháo đường là rất quan trọng, bởi vì điều trị kịp thời bằng phẫu thuật quang đông, bằng laser panretinal đã được chứng minh giảm mất thị lực từ bệnh đái tháo đường. Các bác sĩ chăm sóc chính có thể giáo dục bệnh nhân bị bệnh đái tháo đường về tầm quan trọng của kiểm tra võng mạc, vì bệnh võng mạc đái tháo đường thường không có triệu chứng. Khuyến khích các nhà cung cấp dịch vụ chăm sóc chính có thể hướng dẫn bệnh nhân quan tâm đến khám nhãn khoa.
Ngoài ra, các bác sỹ điều trị ĐTĐ có thể trao đổi với các bác sĩ nhãn khoa để cung cấp thông tin bệnh nhân như kết quả HbA1C và sự hiện diện của bất kỳ điều kiện bệnh lý khác kèm theo. Sau khi bệnh nhân được kiểm tra mắt, các bác sỹ điều trị ĐTĐ có thể nhận được những đánh giá từ các bác sỹ mắt và sau đó kiến nghị theo dõi chăm sóc mắt.
Điều trị phù hoàng điểm đái tháo đường
Phù hoàng điểm đái tháo đường (DMO) là một biến chứng, do đó cần được tiếp cận có hệ thống bằng cách xử lý võng mạc và tối ưu quản lý bệnh đái tháo đường. Trước khi xem xét can thiệp, HbA1c, huyết áp và lipid máu nên được kiểm soát tốt nhất có thể, và trao đổi giữa bác sĩ nhãn khoa và bác sỹ điều trị đái tháo đường là điều cần thiết. Một số trường hợp DMO nhẹ có thể giải quyết được bằng cách cải thiện kiểm soát đường huyết và huyết áp. Lưu ý rằng khoảng một phần ba số bệnh nhân, DMO có thể giải quyết một cách tự nhiên trong vòng sáu tháng sau chẩn đoán. Tại Anh, một khi quyết định xử lý võng mạc cụ thể là cần thiết, các phương thức lựa chọn hiện nay dựa vào độ dày của võng mạc trung tâm được xác định bằng chụp cắt lớp vi tính gắn kết quang học (OCT). Hướng dẫn hiện hành của Viện quốc gia Anh sức khỏe và chăm sóc (NICE) khuyến cáo điều trị bằng laser cho các bệnh nhân với độ dày võng mạc trung tâm < 400 micron; và tiêm nội nhãn cầu chống yếu tố tăng trưởng nội mô mạch máu (anti-VEGF), Ranibizumab, đối với những người trung tâm võng mạc dày > 400 micron. Đối với người không đáp ứng, sử dụng steroid tác dụng kéo dài (nội nhãn), fluocinolone có thể được sử dụng, có liên quan đến đặt ống kính nội nhãn cầu nhân tạo.
Bác sĩ Nguyễn Hóa
